אבחון גנטי טרום השרשה – PGS ו-PGD
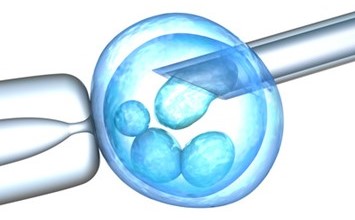
אבחון גנטי טרום השרשה הינה שיטה חדשה המבוססת על בדיקה גנטית של עוברי מבחנה, הבודק את המטען הגנטי של העוברים, בטרם החזרתם לרחם.
לשיטה שני שימושים עיקריים, הראשון הינו ה- (PGD (Preimplantation Genetic Diagnosis, או בעברית, אבחון גנטי טרום השרשה, ומיועד לזוגות הנושאים מחלות גנטיות ומעוניינים ללדת ילד בריא, ללא סיכון שיהיה חולה במחלה גנטי של ההורים. היתרון של השיטה, שבניגוד למצב בו המחלה מתגלה בעובר בשבוע מתקדם, כמו לאחר ביצוע מי שפיר, שאז יש לעבור הפסקת הריון בשלב מתקדם, עם כל הבעייתיות הכרוכה בכך, פה האבחון נעשה עוד בשלב העוברי המוקדם ביותר, וטרם החזרתו לרחם.
השיטה השניה, נקראת (PGS (Preimplantation Genetic Screenig, או בעברית, סקר גנטי טרום השרשה, ומטרתה לאתר בעיות כרומוזומליות כלליות בעובר, ובדרך זו להחזיר עוברים תקינים מבחינה גנטית, אשר סיכויי ההישרדות שלהם גבוהים יותר.
בכל מיקרה, שיטות אלו מחייבות ביצוע הפריה חוץ גופית, ומעבדה גנטית מתקדמת.
פרופסור אריאל הורביץ, מסביר על אבחון גנטי טרום השרשה ועל סקר גנטי טרום השרשה.