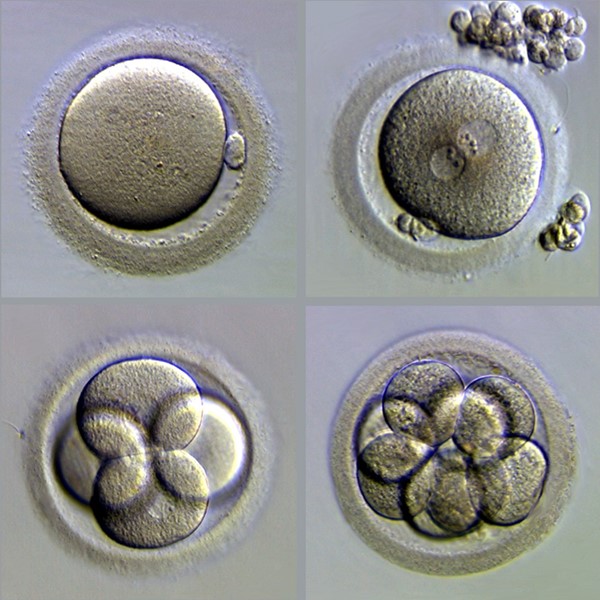
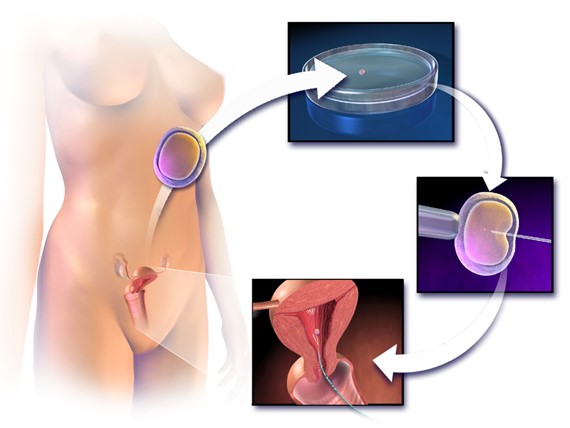
השלב הראשון של טיפול ההפריה, כולל את שלב הגירוי ההורמונאלי, שלב זה אורך כשבועיים ולעיתים שלושה שבועות בהתאם לפרוטוקול הטיפול.
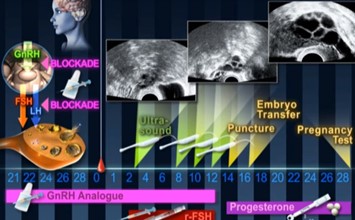
הפרוטוקול הקצר מתחיל ביום השני או השלישי למחזור. לאחר שתבצעי את בדיקות הדם ואולטראסאונד הזקיקים, לוודא שניתן להתחיל, תזריקי משך כעשרה ימים, תרופות גונדוטרופינים (כגון מנופור, גונאל, פיוריגון ודומיהם), על מנת לגרום לגירוי של השחלה, ולייצר מספר אופטימלי של זקיקים שבתוכם מבשילים הביציות. בנוסף, במרבית מחזורי הטיפול של הפריה חוץ גופית משתמשים באנלוגים או באנטגוניסטים ל GnRH (אנלוגים כגון דקאפפטיל, סופרפקט או בוסרלין ואנטגוניסטים כגון צטרוטייד, או אורגלוטרן). אלו נועדו בעיקר למנוע "ביוץ מוקדם" במהלך הטיפול בגונדוטרופינים.
הפרוטוקול הארוך מתחיל ביום ה-21 של המחזור הקודם למחזור הטיפול, בהזרקה של תכשיר אנלוג של GnRH (כגון דקה-פפטיל או סינארל), וביום השלישי למחזור, מתבצעות בדיקות ומתחילים בהזרקת הגונדוטרופינים.
מינון התרופות מותאם אישית, על-פי המידע הקיים והמצטבר לגבי כל מטופלת.
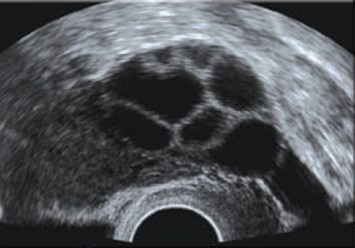
התאמה אופטימלית של התרופות ומינונן דורשת ניסיון רב של הרופאים המטפלים, והיא אחד הגורמים החשובים להצלחת טיפול הפריה חוץ גופית (IVF). המעקב אחר תהליך הגירוי של השחלות והתפתחות הזקיקים, מתבצע באמצעות בדיקות אולטראסאונד, בהן מודדים את גודל הזקיקים המתפתחים, ובדיקות של כמות האסטרדיול בדם (E2) ובדיקת הפרוגסטרון בדם. כאשר מספר מתאים של זקיקים הגיע לגודל המתאים ורמת האסטרדיול בדם (2E) גבוהה מספיק, ינתן למטופלת ההורמון HCG (פרגניל או אוביטרל), המביא להבשלה סופית של הביציות ולהכנתן לשאיבה ולתהליך הפריה חוץ גופית (IVF). ה HCG ניתן 34-36 שעות לפני השאיבה המתוכננת.